Assegure-se de que está preparado
O tratamento mais eficaz da acondroplasia significa antecipar complicações específicas em cada fase do desenvolvimento.
A baixa estatura é uma característica mensurável da acondroplasia e podem ocorrer complicações como resultado do comprometimento do crescimento ósseo. Isto inclui implicações mais amplas para a saúde, como atraso no desenvolvimento motor, otite média crónica e distúrbios respiratórios do sono na infância, e estenose espinhal, dor crónica e problemas de mobilidade em adultos, apenas para citar alguns.
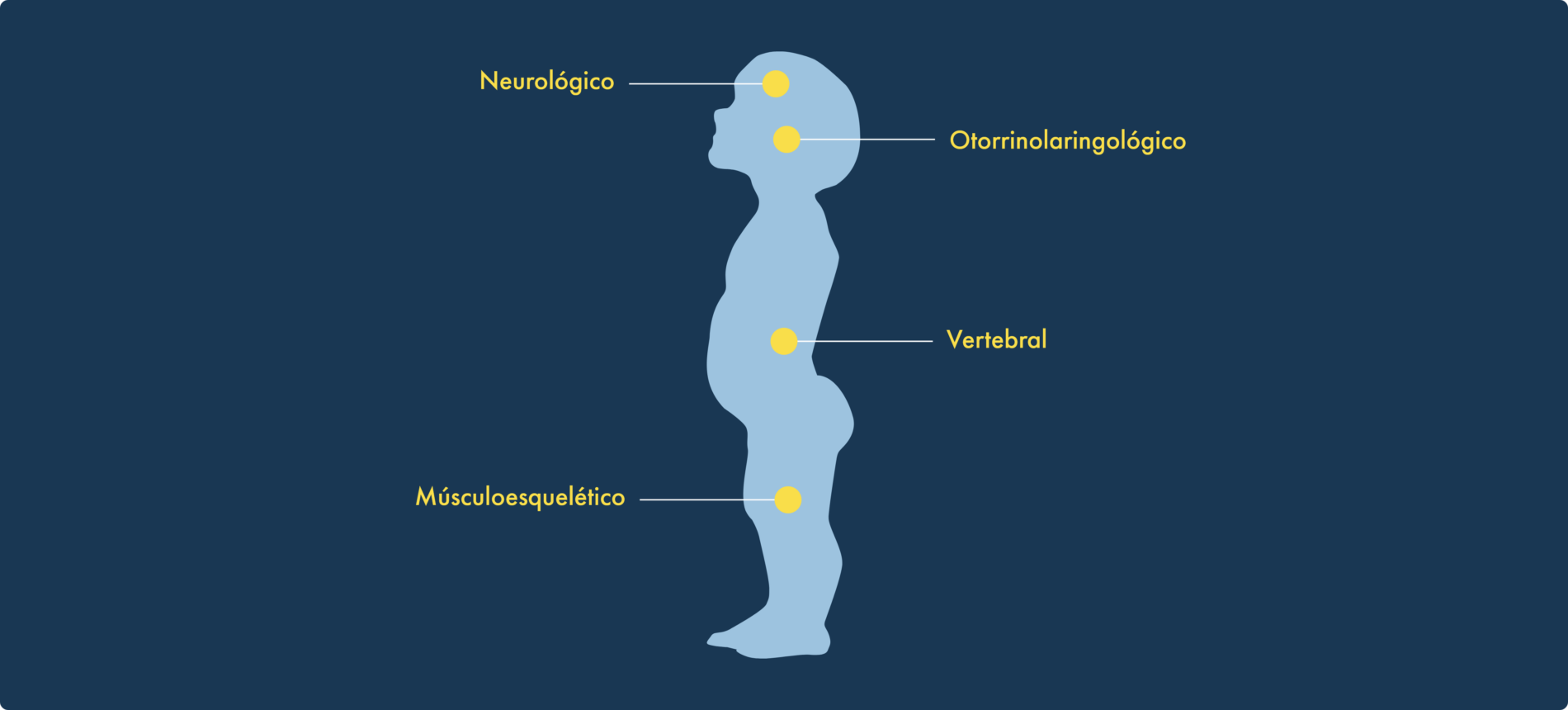
Apesar de não haver impacto na função cognitiva, as crianças com acondroplasia são confrontadas com complicações musculosqueléticas, otorrinolaringológicas, neurológicas e vertebrais, algumas das quais poderão exigir cirurgia para serem corrigidas.1-3
O tratamento mais eficaz da acondroplasia significa antecipar complicações específicas em cada fase do desenvolvimento.
Tenha sempre estas complicações em mente para poder dar às famílias uma perspetiva holística daquilo a que devem estar atentas2-9
Afeta > 50% das pessoas com acondroplasia
Pode afetar a marcha e a corrida
Pode originar fraqueza das pernas, incontinência e dor crónica
Pode resultar em perda de mobilidade
Poderá exigir fisioterapia
Afeta até 70% das crianças
Dentes apinhados e um maxilar superior estreito podem dar origem a mordida cruzada
Limita a amplitude de movimento
Pode originar tensão arterial alta ou doença cardíaca
Embora as complicações possam ser resolvidas com o tempo, o manejo antecipado pode ajudar a mitigar consequências graves para a saúde, que de outra forma seriam inesperadas. Explore os preparativos abaixo que podem ser feitos para combater os efeitos da acondroplasia.
Um desenvolvimento ósseo comprometido afeta o corpo inteiro, e o seu impacto no tamanho e na forma do foramen magnum pode resultar em compressão cervicomedular. Esta situação pode pôr os bebés em risco de morte súbita, o que torna crucial, nesta fase, uma monitorização e controlo regulares e referenciações atempadas.2,3,7,10-16
É importante estar atento às complicações que podem progredir rápida e discretamente.
Além do risco continuado de morte súbita devido a compressão cervicomedular, as crianças pequenas podem sofrer atrasos no desenvolvimento e outras complicações que exigirão a definição das expectativas junto da família e eventual intervenção cirúrgica.2,5,7,11-14,17-20
Durante a infância, é importante estar atento a problemas otorrinolaringológicos, respiratórios e ortopédicos que possam atrasar os marcos do desenvolvimento se não forem tratados. A cognição não é afetada.2,7,13,19,20-24
Nestas idades, o impacto psicossocial da acondroplasia (depressão, ansiedade, isolamento) pode começar a afetar o desempenho escolar e a interação social.20,25
Os anos da adolescência são um período de grande transição para todas as pessoas e, enquanto determinadas complicações médicas poderão persistir, as implicações funcionais e emocionais de viver com acondroplasia poderão acentuar-se. Trabalhar com os pais, cuidadores e doentes no sentido de abordar todos os desafios de uma forma holística durante este período é essencial para promover a independência e uma forte autoestima.2,5,7,25
Gerir tanto o impacto psicossocial como os desafios funcionais da acondroplasia pode contribuir para uma transição tranquila para a idade adulta, incluindo a procura de estudos superiores e o estabelecimento de redes sociais saudáveis.
Quando uma pessoa com acondroplasia chega à idade adulta, algumas complicações médicas poderão resolver-se, mas muitas progridem, desenvolvendo-se em comorbilidades mais graves e potencialmente fatais. Facilitar a relação entre o seu doente e os outros especialistas que integram a equipa de cuidados médicos do seu doente é uma parte crucial de um controlo contínuo. O controlo antecipatório deste impacto vitalício ajuda a mitigar a sua gravidade.2,3,7-9,17,26,27
As crianças com acondroplasia podem enfrentar desafios tanto funcionais como psicossociais, sobretudo quando começam a escola e entram na puberdade. Ao definir as expectativas para os pais está a prepará-los melhor para apoiarem as necessidades do seu filho.2,18,20
Na acondroplasia, não se considera que as complicações afetam a cognição13,21

A acondroplasia pode ser avassaladora se não se planear adequadamente para lidar com as complicações previsíveis. Um controlo proativo das complicações é importante para assegurar os melhores cuidados às pessoas com acondroplasia.2,4

Os especialistas de clínica geral podem ajudar a coordenar uma abordagem multidisciplinar aos cuidados a receber

É importante coordenar o cuidado com uma equipa multidisciplinar de especialistas que gerencia proativamente as complicações2,4
Provavelmente não é necessário encaminhar os pacientes para um profissional de saúde mental antes da idade adulta.