Soyez préparé·e
Une prise en charge optimale de l’achondroplasie implique d’anticiper les complications spécifiques à chaque étape du développement.
La petite taille est une caractéristique mesurable de l’achondroplasie, et des complications peuvent se développer à la suite d’une croissance osseuse altérée. Cela inclut des implications plus larges pour la santé telles que le développement moteur retardé, l’otite moyenne chronique et les troubles respiratoires du sommeil dans l’enfance, ainsi que la sténose vertébrale, la douleur chronique et les problèmes de mobilité chez les adultes, pour n’en nommer que quelques-uns.
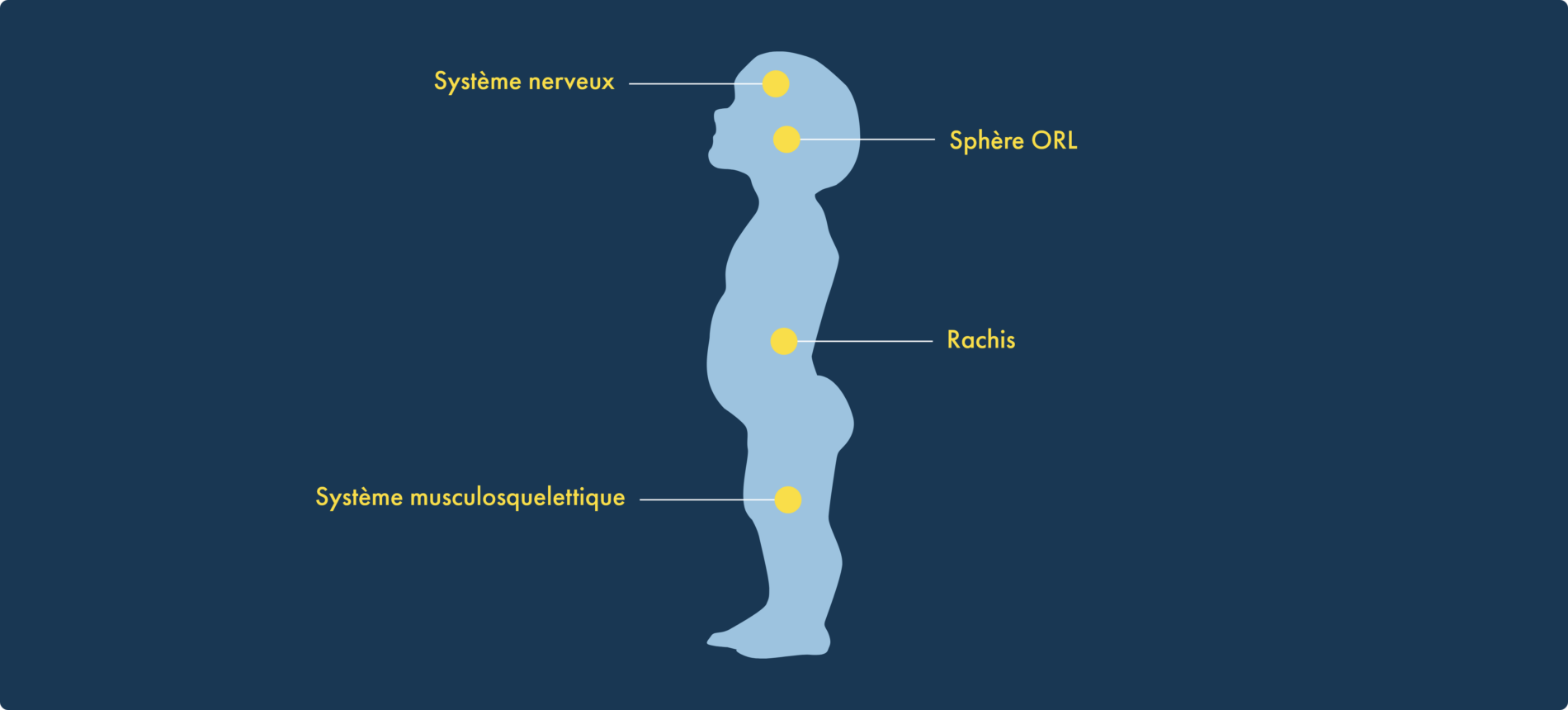
Leurs fonctions cognitives ne sont pas touchées, mais les enfants achondroplases sont confrontés à des complications musculosquelettiques, ORL, neurologiques et rachidiennes, dont certaines peuvent nécessiter une correction chirurgicale.1-3
Une prise en charge optimale de l’achondroplasie implique d’anticiper les complications spécifiques à chaque étape du développement.
Gardez bien ces complications à l’esprit pour aider les familles à avoir une vision globale des signes à surveiller:2-9
Touchent > 50 % des personnes achondroplases
Peut affecter la marche et la course
Peut entraîner une faiblesse des jambes, une incontinence et des douleurs chroniques
Peuvent entraîner une perte de mobilité
Nécessite parfois une kinésithérapie
Touchent jusqu’à 70 % des enfants
Un encombrement dentaire et un palais étroit peuvent entraîner une malocclusion
Limite l’amplitude des mouvements
Peut entraîner une hypertension ou des cardiopathies
Bien que les complications puissent disparaître avec le temps, une prise en charge préventive peut aider à atténuer des conséquences graves, sinon inattendues, sur la santé. Explorez les préparations ci-dessous qui pourraient être faites pour combattre les effets de l’achondroplasie.
L’altération du développement osseux a un impact sur le corps entier, et ses conséquences sur la taille et la morphologie du trou occipital peuvent entraîner une compression médullaire cervicale. En raison du risque de mort subite, une surveillance régulière, une prise en charge adéquate et une orientation en temps opportun vers des spécialistes sont essentielles chez le nourrisson.2,3,7,10-16
Il est important de surveiller les complications car elles sont susceptibles d’évoluer rapidement et à bas bruit.
En plus des risques permanents de mort subite dus à la compression médullaire cervicale, les tout-petits peuvent présenter un retard de développement et d’autres complications qui doivent être anticipées avec la famille et nécessitent parfois une intervention chirurgicale.2,5,7,11-14,17-20
Il est important de surveiller, tout au long de l’enfance, l’apparition de troubles ORL, respiratoires et orthopédiques qui pourraient contribuer à un retard de développement en l’absence de traitement. Les fonctions cognitives ne sont pas altérées.2,7,13,19,20-24
À cette période de la vie, l’impact psychosocial de l’achondroplasie (dépression, anxiété, isolement) peut commencer à affecter les résultats scolaires et les interactions sociales.20,25
L’adolescence est, pour tout un chacun, l’âge des grandes transitions. Si certaines complications médicales de l’achondroplasie peuvent persister, l’impact fonctionnel et émotionnel peut également se faire davantage ressentir. Il est essentiel de travailler avec le patient, ses parents et ses aidants pour traiter de manière globale toutes les difficultés rencontrées à l’adolescence et ainsi aider le patient à développer son indépendance et à renforcer son estime de soi.2,5,7,25
La prise en charge de l’impact psychosocial et des difficultés fonctionnelles liés à l’achondroplasie permet de faciliter la transition vers l’âge adulte, en favorisant notamment la poursuite des études et la création de liens sociaux équilibrés.
Certaines complications médicales liées à l’achondroplasie disparaissent à l’âge adulte. Mais beaucoup d’autres peuvent prendre de l’ampleur et s’aggraver au point parfois de menacer le pronostic vital. Faciliter les relations entre le patient et les autres spécialistes de son équipe de soins constitue un élément essentiel de la prise en charge car anticiper les conséquences de ces complications tout au long de la vie peut contribuer à limiter leur sévérité.2,3,7-9,17,26,27
Les enfants achondroplases sont parfois confrontés à des difficultés fonctionnelles et psychosociales, en particulier au début de la scolarité et au moment de la puberté. Anticiper ces difficultés permettra aux parents d’être mieux armés pour répondre aux besoins de leur enfant.2,18,20
Les complications liées à l’achondroplasie n’affectent pas les capacités cognitives13,21

Le poids de l’achondroplasie peut être écrasant si les complications prévisibles ne sont pas correctement anticipées. Une prise en charge proactive des complications est primordiale pour faire en sorte que le patient reçoive les soins dont il a besoin.2,4

Le spécialiste qui est au cœur des soins du patient peut aider à coordonner la prise en charge pluridisciplinaire

Il est important de coordonner les soins avec une équipe multidisciplinaire de spécialistes qui gère de manière proactive les complications2,4